El 22 de noviembre de 2017 tuvo lugar el simposio “Actualización del abordaje en fisioterapia en el ámbito de las residencias de mayores de la Comunidad de Madrid”. El auditorio estaba abarrotado, lo que da cuenta de la cantidad de fisioterapeutas que trabajan con personas mayores y de sus ganas de mejorar su formación y la atención que brindan. El evento fue impulsado por la Sección de Geriatría y Gerontología del Colegio Profesional de Fisioterapeutas de la Comunidad de Madrid. Esta entrada es una breve reflexión de los temas tratados para dar visibilidad a los campos de actuación de la fisioterapia en geriatría. Es importante hacerlo porque:
- A nivel individual todos esperamos ser mayores algún día.
- A nivel familiar y de la comunidad todos tenemos mayores a nuestro cargo o sobre los que podemos influir.
- A nivel poblacional, aumentar la esperanza de vida libre de discapacidad es el auténtico reto que afrontaremos en las próximas décadas de cara a la supervivencia del sistema de pensiones y protección social.
Queda pendiente enlazar las presentaciones cuando tengamos acceso. Hasta entonces, las ponencias fueron las siguientes:
Fisioterapia acuática para la prevención de caídas en el adulto mayor
El Dr. Javier Güeita abrió el simposio con una línea de investigación que analiza los resultados positivos de la fisioterapia acuática para la prevención de caídas en personas mayores. Introdujo el concepto del Ai Chi:
Técnica en la que el fisioterapeuta enseña verbal y visualmente una combinación de movimientos de miembros superiores, inferiores y tronco con un ritmo lento y coordinado que la persona debe realizar en bipedestación dentro de la piscina.
La primera condición es saber flotar y mantener la verticalidad para no tener que ejercer de salvavidas. A partir de ahí, el enlentecimiento de los movimientos ayuda a perder el miedo a caer lo que permite desplazarse y recuperar sensaciones inexploradas desde hace tiempo. A algunos mayores les cambia la cara gracias a ello, incluso personas con algún tipo de demencia.
El trabajo es individualizado para asegurar la ejecución correcta de las pautas y evitar incidentes en la piscina. Equilibrio, fuerza, cambios de dirección, marcha y giros son aspectos entrenables bajo la confianza y seguridad que otorga el medio acuático. En uno de los casos planteados, la cooperación con los terapeutas ocupacionales era muy interesante ya que se reproducía el entorno cotidiano del anciano dentro de la piscina y le permitía ensayar situaciones que simulaban su realidad.
¿Por qué un fisioterapeuta en la gestión?
La idea que quedó clara por parte de Olga Cures es que si no estamos dentro del sistema de gestión nos será muy difícil realizar cambios, que nos tomen en cuenta y traslademos lo que funciona a la atención diaria. Todos dentro de la profesión podemos pensar que algunos temas son obvios y no entendemos por qué no se ponen en práctica determinadas medidas. En este sentido debemos ser autocríticos y hacer un ejercicio de apertura; por un lado para mostrar lo que es eficaz, por qué lo es y cómo implantarlo, y por otro para conocer (1) el entramado de factores por el que no es tan fácil hacer cambios y (2) los puntos de vista del resto de profesionales. Gracias a ello, los fisioterapeutas nos cargaremos de argumentos para influir en el equipo de gestión o formar parte de él. Sea como fuere, el paciente saldrá ganando.
Fisioterapia en el ictus, ¿qué nos dice la evidencia?
Espero poder enlazar esta presentación pronto por el gran repaso realizado por el Dr. Juan Carlos Zuil respecto a la fisioterapia en el ictus. Sin menoscabar ese trabajo, esta ponencia puso en valor el uso de las Guías de Práctica Clínica (GPC) gracias a las que nos ahorramos el trabajo sucio.
Las GPC son documentos informativos que incluyen recomendaciones que pretenden optimizar la atención a los pacientes, que están basados en una revisión sistemática de la evidencia y una evaluación de los beneficios y riesgos de las diferentes alternativas.
Podemos encontrarlas en la base de datos PEDro, en GuiaSalud o buscando guías por países que aclaren de forma más específica el papel del fisioterapeuta. Sin embargo, Gaminde y Hermosilla (2012) advierten que:
- No todos los documentos que se autodenominan GPC realmente lo son.
- Existe una gran variabilidad en la calidad de las GPC y en sus recomendaciones para un mismo tema.
- Decir que lo pone en las GPC no es sinónimo de recomendación sólida. Hay que fijarse en el nivel de evidencia científica para cada recomendación.
- Las GPC hacen recomendaciones generales pero siempre hay que valorar si son adecuadas en cada paciente concreto.
- Queda por resolver en qué manera se puede incorporar la visión de los pacientes a las GPC.
Afortunadamente algunas organizaciones han desarrollado procesos estructurados de elaboración de GPC que garantizan la calidad del proceso. Existen dos aspectos clave en las GPC:
- Los niveles de evidencia son escalas que clasifican, jerarquizan y valoran la evidencia disponible, de tal forma que se puedan emitir juicios de recomendación.
- Los grados de recomendación se establecen a partir de la calidad de la evidencia y del beneficio neto (beneficios menos perjuicios) de la medida evaluada.
Debemos tener precaución pues Manterola y Zavando (2009) afirman que “en principio, la idea principal fue dar directrices para que el conocimiento más válido sea conseguido de manera expedita por el clínico. Paradójicamente, el desarrollo de múltiples propuestas de clasificar la evidencia y formular recomendaciones (…) ha llevado consigo confusión e incomprensión por parte de los clínicos, quienes ven en esta gran variedad de opciones más conflictos que ayuda al desarrollo de la práctica profesional”.
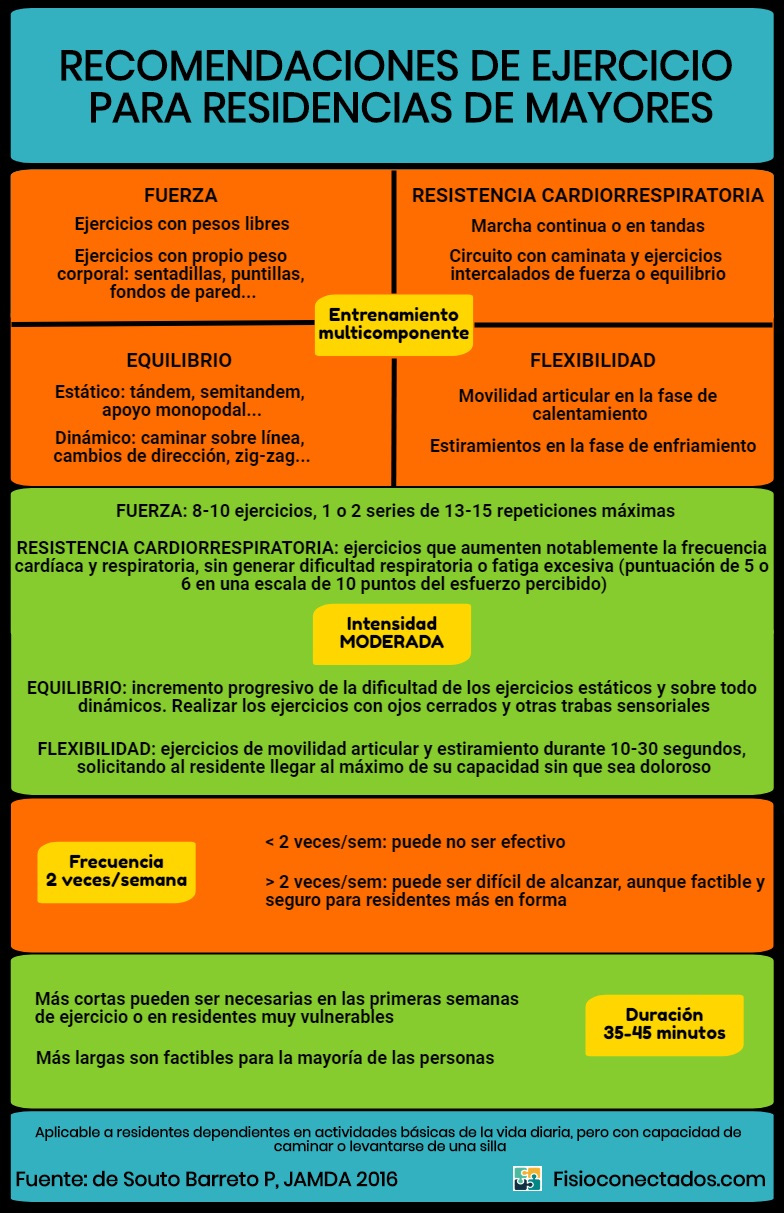
Trabajo de fuerza y ventajas en el mayor
La ponencia del Dr. José Antonio Martín Urrialde llamó la atención sobre la importancia del trabajo de fuerza en los mayores. Una de las razones fundamentales es la sarcopenia, síndrome caracterizado por la pérdida gradual y generalizada de la masa muscular esquelética y la fuerza con riesgo de presentar resultados adversos como discapacidad física, calidad de vida deficiente y mortalidad. Para su diagnóstico se recomienda utilizar la presencia de una masa muscular baja y una función muscular deficiente (fuerza o rendimiento).
DIAGNÓSTICO DE SARCOPENIA: MASA MUSCULAR BAJA + MENOR FUERZA MUSCULAR o MENOR RENDIMIENTO FÍSICO
La sarcopenia puede ser primaria (relacionada con la edad) cuando no hay ninguna otra causa evidente salvo el envejecimiento, mientras que se considera secundaria cuando hay otras causas evidentes:
- sarcopenia relacionada con la actividad: consecuencia del reposo en cama, sedentarismo o desacondicionamiento físico.
- sarcopenia relacionada con enfermedades: fracaso orgánico avanzado, enfermedades inflamatorias, endocrinas o neoplasias.
- sarcopenia relacionada con la nutrición: ingesta insuficiente de energía/proteínas por malabsorción, trastornos digestivos o medicamentos que reducen el apetito.
En el entrenamiento de fuerza en mayores es muy relevante (1) la precisión de la prescripción, (2) la especificidad del gesto para integrarlo en el desarrollo normal de movimiento y (3) trabajar bajo un umbral de seguridad: 60-70% de la frecuencia cardíaca máxima y 70% de 1RM. La repetición máxima (RM) es el peso máximo que cada quien puede elevar solamente una vez en determinado movimiento o ejercicio.
Para finalizar, se ofrecieron dos propuestas de las que queda pendiente confirmar la referencia bibliográfica:
- Entrenamiento destinado al desarrollo de fuerza:
- 2-4 sesiones/semana.
- 3 series x 10 repeticiones al 60-70% de la 1RM y al 70% de la FCMáx.
- Ritmo lento.
- Si la persona es mayor de 70 años el número de sesiones por semana tenderá a 2 y al revés.
- Entrenamiento destinado al desarrollo de stamina:
- 2-6 sesiones/semana.
- 2-4 series x 10-20 repeticiones al 40-50% de la 1RM y a menos del 70% de la FCMáx.
La stamina, según el diccionario Cambridge, es la fuerza física y/o mental para hacer algo que podría ser difícil y tomará mucho tiempo.
Rehabilitación funcional en el ámbito residencial
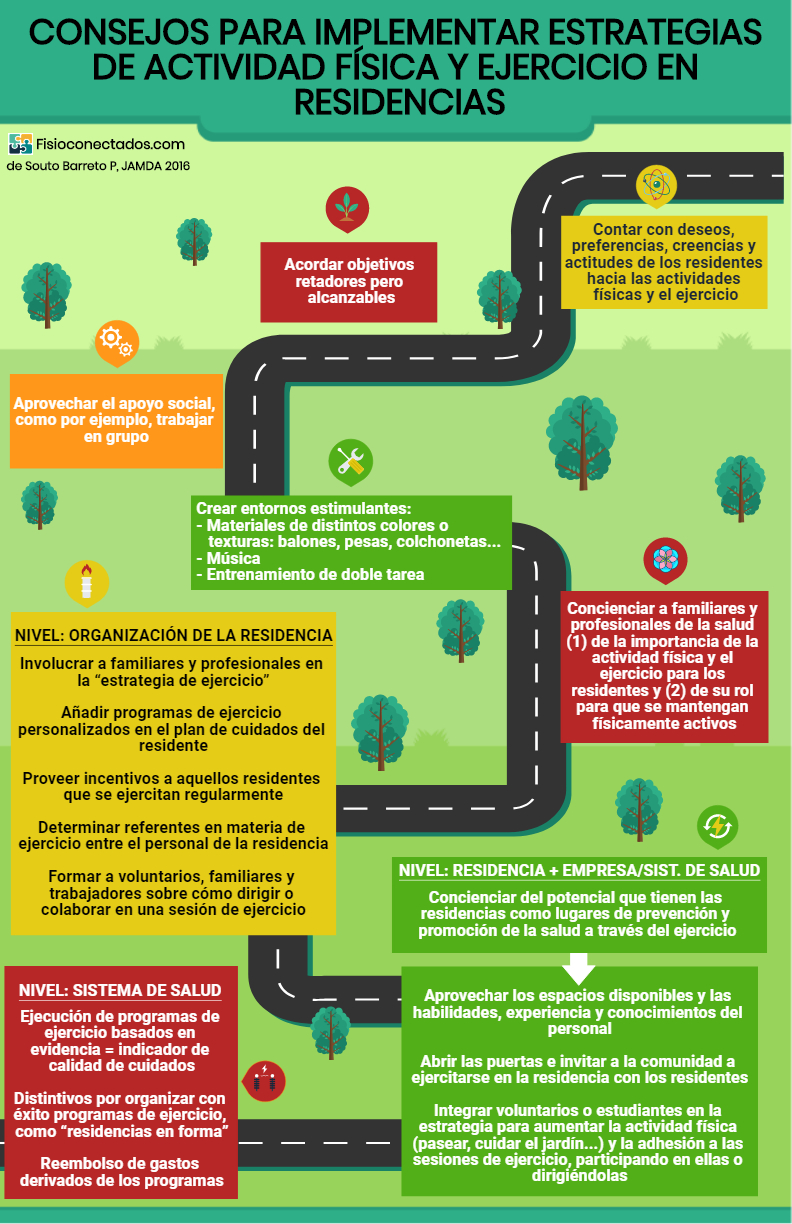
Sergio Sarro me hizo reflexionar que las residencias para mayores son uno de los pocos centros de atención en los que un equipo interdisciplinar rodea al paciente a diario. Esto permite (1) una intervención con diversos puntos de vista que se complementan o combinan así como (2) el seguimiento de los resultados casi en directo y en el entorno habitual de la persona. Es una idea muy potente que no sé si los profesionales llegamos a apreciar lo suficiente.
En la medida en que seamos capaces de hacer valer este trabajo conjunto, darlo a conocer y elevarlo a la máxima excelencia posible, los trabajadores del ámbito geriátrico tendremos más razones y posibilidades de aspirar a mejorar nuestro reconocimiento profesional y condiciones.
Programas de intervención según la dependencia
La variedad de pacientes que trata el fisioterapeuta de una residencia de mayores y el día a día del departamento fue el eje central de la ponencia de María del Pilar Viscarolasaga. Todos pudimos vernos reflejados en algún momento. Por ejemplo al hablar de lo que significa la figura del fisioterapeuta para los mayores o de la confianza que depositan en nosotros cuando nos cuentan cosas que no comparten con otros compañeros; información que, si es necesario, trasladamos al profesional correspondiente por el bien del residente.
Destacó también el recordatorio sobre los 3 grados de dependencia establecidos por la Ley 39/2006 de Promoción de la Autonomía Personal y Atención a las Personas en Situación de Dependencia. A saber:
- Grado I: Dependencia moderada.
- La persona necesita ayuda al menos UNA VEZ al día para realizar varias ABVD, o bien tiene necesidades de APOYO INTERMITENTE para su autonomía personal.
- Grado II: Dependencia severa.
- La persona necesita ayuda DOS O TRES VECES al día para realizar varias ABVD pero no quiere el apoyo permanente de un cuidador, o bien tiene necesidades de APOYO EXTENSO para su autonomía personal.
- Grado III: Gran Dependencia.
- La persona necesita ayuda VARIAS VECES al día para realizar varias ABVD y necesita el APOYO INDISPENSABLE Y CONTINUO de otra persona, o bien tiene necesidades de APOYO GENERALIZADO para su autonomía personal.
Desde 2012 dejaron de existir los niveles dentro de cada uno de los grados.
Programa de ejercicios Otago: ejercicios de fuerza y equilibrio para la prevención de caídas
El programa de ejercicio Otago (OEP) es un programa de fuerza y reentrenamiento del equilibrio diseñado para prevenir las caídas en las personas mayores que viven en la comunidad. Una revisión sistemática en 2010 concluyó que el OEP reduce significativamente el riesgo de muerte y caída en adultos mayores que viven en la comunidad. María Jara mostró la secuencia de ejercicios y su ejecución correcta.

Es fundamental investigar para conocer qué funciona realmente para prevenir caídas en las personas mayores ya que estas son consideradas por la OMS como un problema mayor de salud pública. Otro proyecto cuya finalidad es prevenir la fragilidad y caídas en mayores de 70 años a través de un programa de ejercicio multicomponente es Vivifrail.
Poco más que añadir, hay que darse cuenta de que las herramientas que necesitamos y que funcionan no requieren máquinas extraordinarias ni instalaciones punteras. Así que manos a la obra.
Tratamiento del suelo pélvico en el paciente de la tercera edad
I. Incontinencia urinaria (IU)
Desde el principio, la Dra. Cristina Naranjo dejó claro que el gold standard del tratamiento conservador en la IU es el fortalecimiento de la musculatura del suelo pélvico (MSP) mediante ejercicios con el objetivo de aumentar el control de la vejiga. Esto es de suma importancia porque los fisioterapeutas podemos ayudar a muchos pacientes con tratamientos sencillos y sustentados por evidencia científica.
La IU se define como cualquier pérdida involuntaria de orina. Aunque su prevalencia es alta se sabe que está infradiagnosticada porque no se reportan todos los casos quizás por vergüenza o quizás porque se cree erróneamente que es una consecuencia normal del envejecimiento. El impacto negativo de la IU sobre la calidad de vida está bien documentado; las personas que la padecen pueden abandonar aficiones, aislarse, limitar su práctica deportiva y sexual, ver disminuido su autoestima, sufrir depresión, apatía o tener problemas laborales (Robles, 2006).
Durante la ponencia se planteó el tratamiento de los 3 tipos principales de IU:
-
IU de esfuerzo es la fuga asociada a un esfuerzo físico que provoca una aumento de la presión intraabdominal como toser, reír, correr, etc. El mejor tratamiento en este caso consiste en la tonificación de la MSP y la electroestimulación de baja frecuencia.
-
IU de urgencia es la fuga precedida o acompañada de la aparición súbita de un deseo miccional claro e intenso, difícil de retrasar. El tratamiento se centra en la reeducación miccional y la electroestimulación de media frecuencia.
-
IU mixta es una mezcla de las dos anteriores. Su tratamiento dependerá del componente que el paciente tolera peor.
II. Retención urinaria crónica (RUC)
Por otro lado se expuso el abordaje de la RUC, definida como la existencia de una vejiga no dolorosa en la que hay un residuo post-miccional elevado de forma crónica por imposibilidad de un vaciado completo. Se recomiendan al menos 3 meses de tratamiento conservador para devolver a la vejiga a una función normal mediante:
- Entrenamiento de la musculatura del suelo pélvico con técnicas de relajación.
- Biofeedback.
- Electroestimulación.
- Otras ayudas: tratamiento conductual, cambios en el estilo de vida, cateterización limpia intermitente.
III. Tonificación de la musculatura del suelo pélvico
La tonificación de la MSP consiste en:
- Inspirar lentamente por la nariz con los músculos abdominales y del suelo pélvico relajados.
- Mientras se espira lentamente por la boca: contraer la parte inferior del abdomen en un gesto de meter tripa, contraer el abdomen y mantener esa contracción hasta finalizar la espiración: entre 8 y 14 segundos.
- Descansar mientras se vuelve a inspirar.
IV. Programa de entrenamiento del suelo pélvico
La tonificación debe incorporarse dentro de un programa de entrenamiento del suelo pélvico que debe incluir la estimulación de los barorreceptores de la MSP y prevenir la fatiga muscular para evitar un empeoramiento temporal del cuadro que haga que el paciente abandone el tratamiento. La pauta es la siguiente:
- Control postural con coactivación de la MSP y transverso del abdomen.
- Fortalecimiento de MSP: 15-30 repeticiones de la secuencia anteriormente expuesta, mínimo 3 veces al día.
Al finalizar la exposición, la ponente avisó sobre la falta de evidencia de la técnica abdominal hipopresiva para tratar enfermedades del suelo pélvico por lo que no hay base para ser recomendada a estos pacientes.
Papel de la fisioterapia en el entorno del paciente con enfermedad de Alzheimer
Laura Castro recordó la importancia de trabajar con los familiares y cuidadores de los pacientes con enfermedad de Alzheimer y otras demencias o situaciones de dependencia.
A la pregunta: ¿quién cuida a quien en España? El patrón principal de cuidado informal es: mujer de edad intermedia cuida a mujer mayor de 65 años, y también a hombre de esa misma edad. Pero también podemos apreciar un elevado porcentaje de mayores de 65 años cuidando a mayores de 65 años.

Parece clara la necesidad de contar con los familiares para trasladar las mejores prácticas de cuidado a los domicilios y que adquieran conocimientos, actitudes y habilidades a través de programas de educación para la salud basada en habilidades. Este abordaje beneficia al paciente y al cuidador puesto que le ayuda a gestionar el proceso.
Los grupos de apoyo de cuidadores juntan a personas con preocupaciones y ocupaciones semejantes lo que posibilita la puesta en común de ideas sobre cómo manejar las dificultades del día a día y evitar así el síndrome del cuidador quemado. Estos grupos serán más provechosos si se rodean de profesionales de la salud que les guíen en la trascendencia de cuidarse además de cuidar: mejorar su condición física y la alimentación, aprender a pedir ayuda, a decir que no, a descansar y no olvidar que deben fomentar la autonomía de los mayores.
La Sociedad Española de Geriatría y Gerontología (SEGG) ofrece un curso online y gratuito para cuidadores de personas mayores dependientes.
Marcha patológica
La Dra. Carmen Martínez repasó con detalle los tipos de marcha patológica más frecuentes en el anciano. Describir cada uno de ellos es demasiado por lo que solo trataré la marcha “normal” del anciano. Si bien no todos los ancianos cambian su patrón de la marcha, el miedo a caer y el deterioro físico asociado a la edad hace que podamos encontrar en ellos una serie de peculiaridades:
La marcha del adulto mayor es más lenta. Se caracteriza por una fase de balanceo menor a expensas de una fase de doble apoyo aumentada, es decir, existe una acortamiento del paso por reducción del tiempo de avance de la pierna. Esto hace que el centro de gravedad esté más tiempo entre los pies lo que favorece la estabilidad. Las extremidades superiores reducen su balanceo. El desplazamiento vertical del tronco disminuye. En cuanto a la postura, existe una proyección hacia delante de la cabeza y flexión de tronco, caderas y rodillas.
Según el tratado de geriatría para residentes de la SEGG existen diferencias ligadas al sexo:
- Las mujeres ancianas tienen una velocidad de la marcha y longitud del paso menor que los varones. La base de sustentación es más pequeña. El impacto del pie sobre el suelo es más enérgico por falta de control muscular. La tendencia al valgo coloca al fémur en una posición más favorable para la fractura.
- Los hombres ancianos tienen una base de sustentación mayor que las mujeres, su postura es más inclinada con importante flexión de los codos y rodillas y disminución del braceo. Tanto la fase de apoyo como la de separación del pie se prolongan y la anchura de la zancada es mayor.
Para la evaluación del equilibrio y la marcha existen una serie de pruebas especiales además de la observación subjetiva. De nuevo sería muy extenso describir todas, tenéis acceso a muchas de ellas y su explicación en este enlace. Por su facilidad y rapidez citaré tres:
- Test Timed Up and Go: el paciente debe levantarse de una silla sin usar los brazos, caminar tres metros en línea recta, girar y regresar a sentarse en la silla sin utilizar los brazos, controlando el tiempo de realización. El tiempo mayor a 14 segundos se asocia a mayor riesgo de caídas.
- Test de velocidad de la marcha en 6 metros: se mide el tiempo que tarda el paciente en recorrer 6 metros en línea recta. Una velocidad menor de 0,8 m/s predice problemas de movilidad y caídas.
- Test de alcance funcional: mide la distancia que un paciente puede alcanzar con su brazo extendido mientras permanece de pie sin desplazar sus pies. Este test predice caídas cuando es menos de 10 cm.
Conclusiones del simposio
La fisioterapia en geriatría aboga por tratamientos activos que implican al paciente y se apoyan en la evidencia científica y la búsqueda de su aplicación en condiciones reales. El papel del fisioterapeuta como educador para la salud fue reclamado tanto en la promoción como en la prevención, asistencia y rehabilitación. Es necesario alinearnos con profesionales y colectivos para potenciar estos mensajes, ya sean médicos geriatras u otras especialidades, terapeutas ocupacionales, graduados en ciencias de la actividad física y del deporte, maestros, enfermeros, animadores socioculturales, trabajadores sociales, auxiliares de enfermería, psicólogos, educadores sociales, podólogos, etc.
La fisioterapia mejora la calidad de vida de las personas mayores a coste bajo gracias al mantenimiento o recuperación de su funcionalidad, término en el que debe medirse la salud de los mayores. Gracias a ello puede ahorrar mucho dinero a los países, pero hay que invertir en esta línea de actuación y promocionarla.
Para la próxima ocasión estaría bien tocar temas como:
- La fragilidad.
- El sistema nervioso y no solo el músculo al entrenar la fuerza y potencia muscular.
- Las restricciones físicas y medidas alternativas.
- Los productos de apoyo.
- Estrategias para tratar a los pacientes con deterioro cognitivo.
- El dolor en los mayores.
- El fomento de políticas y entornos activos.
Si alguien estuvo en el simposio sería interesante conocer su opinión y la del resto de profesionales de la salud, pacientes y cuidadores.
Espero vuestros comentarios 🙂
|
Detectar idioma
Afrikáans
Albanés
Alemán
Árabe
Armenio
Azerí
Bengalí
Bielorruso
Birmano
Bosnio
Búlgaro
Canarés
Catalán
Cebuano
Checo
Chichewa
Chino (Simp)
Chino (Trad)
Cincalés
Coreano
Criollo haitiano
Croata
Danés
Eslovaco
Esloveno
Español
Esperanto
Estonio
Euskera
Finlandés
Francés
Galés
Gallego
Georgiano
Griego
Gujarati
Hausa
Hebreo
Hindi
Hmong
Holandés
Húngaro
Igbo
Indonesio
Inglés
Irlandés
Islandés
Italiano
Japonés
Javanés
Jemer
Kazajo
Lao
Latín
Letón
Lituano
Macedonio
Malayalam
Malayo
Malgache
Maltés
Maorí
Maratí
Mongol
Nepalí
Noruego
Persa
Polaco
Portugués
Punjabí
Rumano
Ruso
Serbio
Sesoto
Somalí
Suajili
Sueco
Sundanés
Tagalo
Tailandés
Tamil
Tayiko
Telugu
Turco
Ucraniano
Urdu
Uzbeco
Vietnamita
Yidis
Yoruba
Zulú |
|
Afrikáans
Albanés
Alemán
Árabe
Armenio
Azerí
Bengalí
Bielorruso
Birmano
Bosnio
Búlgaro
Canarés
Catalán
Cebuano
Checo
Chichewa
Chino (Simp)
Chino (Trad)
Cincalés
Coreano
Criollo haitiano
Croata
Danés
Eslovaco
Esloveno
Español
Esperanto
Estonio
Euskera
Finlandés
Francés
Galés
Gallego
Georgiano
Griego
Gujarati
Hausa
Hebreo
Hindi
Hmong
Holandés
Húngaro
Igbo
Indonesio
Inglés
Irlandés
Islandés
Italiano
Japonés
Javanés
Jemer
Kazajo
Lao
Latín
Letón
Lituano
Macedonio
Malayalam
Malayo
Malgache
Maltés
Maorí
Maratí
Mongol
Nepalí
Noruego
Persa
Polaco
Portugués
Punjabí
Rumano
Ruso
Serbio
Sesoto
Somalí
Suajili
Sueco
Sundanés
Tagalo
Tailandés
Tamil
Tayiko
Telugu
Turco
Ucraniano
Urdu
Uzbeco
Vietnamita
Yidis
Yoruba
Zulú |
|
|
|
|
|
La función de sonido está limitada a 200 caracteres